毎日毎日、問診、既往歴、理学的所見、画像検査、血液検査、
その他の検査を駆使して、診断を行っています、
全て正診出来れば良いですが、そうはいきません、
診断エラーが忍び寄ります、
救急外来は、他の部署に比べて診断エラーの危険が高い環境です、
理由は、
- 診療に掛けられる時間はせいぜい数時間
- 初めて出会う患者
- 事前情報が少ない
- なかには意識障害のため問診が出来ない
- 各種、多数の疾患がある(1000以上)
- 非典型例がイッパイある
- 同時多数患者搬入もあり
- 併存疾患がある
ゆえに、診断エラーが起こりやすい環境
診断エラーの発生する要因は、
- 疲労(睡眠不足、仕事量が多すぎる)
- 患者に対する陰性感情(救急で診察する必要ない軽症患者だ・・)
- 診察時のフローでエラーしやさいパターンがある、
・ひとつの事をしているときに別件が入る
・引継ぎ患者 - 最初にたてた仮説に固執する(心不全に違いない)
- よくある疾患を想起する
- 前医の診断を信じる(心不全の患者紹介します)
- 自己の仮説に適合しない所見は無視(心不全に違いない、しかしCRP高値、まあいいや・・)
- 楽に処理できる仮説に飛びつく=仕事量が少なくなる⇒帰宅指示する
例えば“84歳女性、嘔吐”という情報で患者が搬送されてきたとき、
脳外科医はSAH、消化器内科医は胃潰瘍、循環器医はAMI、腎臓内科医は腎不全、外科医はイレウス・・、といった具合に、それぞれ専門領域に対応した疾患を想起します
しかしこれは典型的な先入観バイアスであり、診断の幅を狭めてしまう危険を孕みます。
初期対応においては、各科の思考様式を自覚しつつ、広汎な鑑別疾患のある事を考慮することが重要です
そのために「最初に発見した事は一旦忘れる」のもコツです、
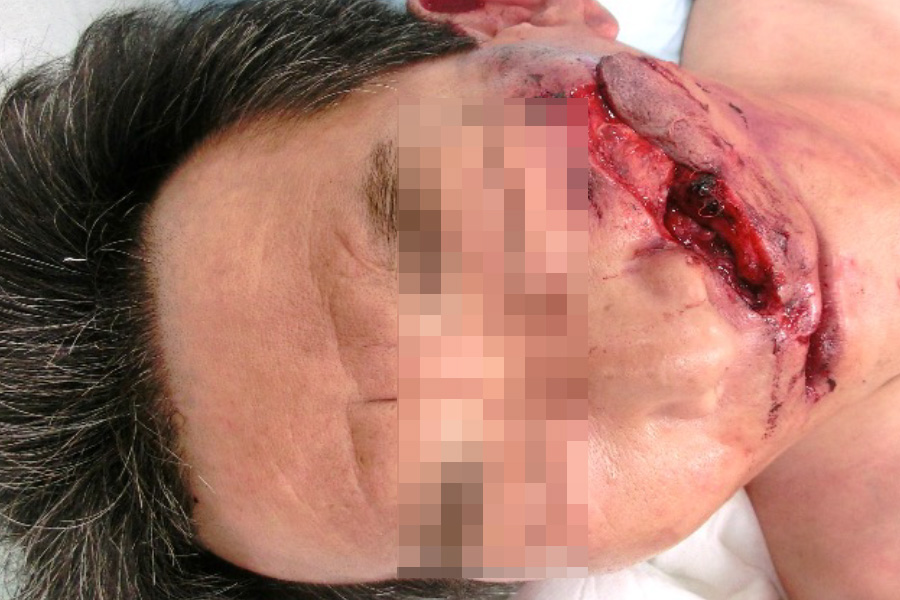
例えば、顔面の大きな創が有った時、
その傷の事は忘れて、
- これ以外の他の外傷がないか?
- この外傷は、内因性疾患から発生していないか?
- この外傷により内因性の疾患が発生していないか? を考える

*30ヶ月2560名の交通事故例のうち 内因性疾患によるものは、
14名(0.89%)で、心室細動4名、てんかん3名、 SAH2名、低血糖、肝不全、大動脈解離、迷走神経反射、気管支喘息各1名、
昔、東大内科の沖中教授が退官講義で、剖検所見と突き合わせて、
生涯の誤診率が14.2%と言われたとき、
一般市民は、その多さに驚愕し、
医師は「流石に沖中先生」とその低さに驚愕した、


「スポットライトの視野ではダメ」

「大きく網を広げて、一匹も逃がさない」